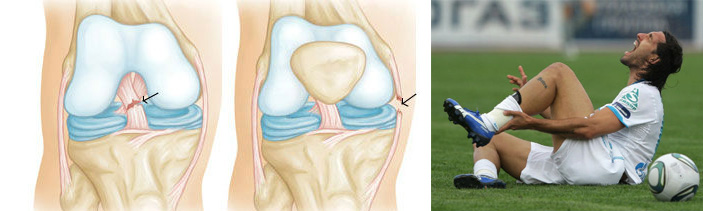
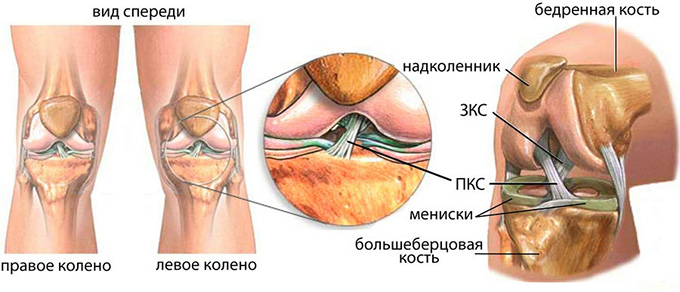
Травматизм колен встречается наиболее часто среди повреждений опорно-двигательного аппарата. Передняя крестовидная связка – одно из уязвимых мест. Она соединяет низ бедренной кости и верх большеберцовой. Главные ее функции – укреплять сустав и предотвращать патологическое смещение голени вперед.
- Из-за чего возникает разрыв?
- Симптомы недуга и диагностика
- Первая помощь пострадавшему
- Методы лечения
- Период реабилитации после травмы
- Особенности профилактики
Причины возникновения
Хотя причиной разрыва передней крестообразной связки коленного сустава чаще всего является занятие спортом и большая нагрузка (спортсмены в группе риска) – но от этого не застрахован человек, выполняющий повседневную работу. Провоцирующие факторы:
1. резкие движения (смена траектории ходьбы или бега, сгибание или разгибание;
2. сильный удар в область коленного сустава;
3. спотыкание;
4. неудачное приземление после прыжка или падение с высоты;
5. хронические воспалительные процессы связочного аппарата колена;
6. движения голени, усиленные нагрузкой;
7. у спортсменов – наличие специального оборудования на ногах (высоких лыжных ботинок, прочего).
Кроме спортсменов в зоне риска находятся люди:
- с особенностями анатомического строения скелета;
- женщины. В силу особенностей гормонального состояния организма, размера межмыщелковой вырезки и других факторов, они получают подобные травмы чаще, чем мужчины;
- люди со стремительным развитием тканей мышц ног.
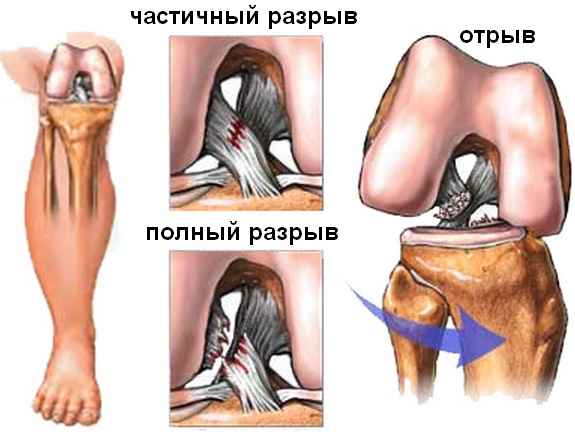
По степени тяжести разрыв делят на 3 состояния:
1. Микроразрыв (его часто называют растяжением). При этом нарушены только некоторые волокна, работоспособность зачастую сохранена. Это самая легкая степень, после лечения обычно не наблюдают последствий травмы.
2. Частичный. Он характеризуется повреждением половины волокон. Существенно нарушается функция колена, больной не может ходить.
3. Полный разрыв связки или отрыв от места крепления. При этом нога теряет свою опорную функцию полностью. Лечиться придется очень долго.
Признаки и диагностика разрывов
Сила, с которой проявляются симптомы, зависят от степени повреждения. Классическими проявлениями являются:
- травма такого вида сопровождается достаточно громким звуком, похожим на щелчок или треск;
- опухоль колена вследствие гемартроза, которая возникает сразу же после разрыва;
- пострадавшему человеку нога кажется неустойчивой, кости как будто смещены;
- боль, которая усиливается с попытками любых движений конечностью;
- покраснение, синюшность кожи, повышенная местная температура тела.
При обращении к врачу пациент должен объяснить ему механизм получения травмы. Затем специалист проведет первичный осмотр. В большинстве случаев только после местного обезболивания. Манипуляция включает в себя осторожные движения голенью вперед-назад (для выявления синдрома «переднего выдвижного ящика»), тесты Лахмана, Джарка, «pivot shift». Уже на этом этапе врач может дать ясный диагноз и начать лечить, но чтобы исключить другие травмы, такие как разрывы менисков, боковых связок, перелом Сегонда, надколенника, мыщелков большеберцовой и бедренной кости – используют техническое оборудование – магнитно-резонансную томографию, рентген, ультразвуковое исследование или артроскопию. Последний метод наиболее современный – включает в себя и диагностику, и лечение.
Оказание первой доврачебной помощи
При травме человеку необходимо сразу же прекратить любые нагрузки на конечность. Передвигаться, держась за опору, костыль, не становиться на ногу. Дело в том, что она больше не может контролировать движения сустава – вследствие этого увеличивается трение костей между собой, травмируются связки и мениски, реабилитация будет долгой, лечить придется больше полугода, а последствия могут беспокоить всю жизнь.
Поэтому первое, что нужно сделать – полностью обездвижить ногу, зафиксировать ее положение ортезом или эластичным бинтом. Далее для уменьшения отека положить ногу на возвышенность, приложить к колену холодный компресс. При сильно выраженной боли человеку рекомендуется принять таблетку противовоспалительного обезболивающего средства. Все это необходимо сделать, не теряя времени, предварительно вызвав скорую помощь.
Способы терапии
Путь разрешения этой проблемы врач выбирает, опираясь на вид деятельности человека. Если это спортсмен и в дальнейшем предусматриваются значительные нагрузки на колено – консервативное лечение не даст стабильного результата, и травма будет повторяться при каждом неловком движении, выполняя упражнение. При этом очень велик процент возникновения боли, опухлости и нестабильности на тренировках после медикаментозной терапии. Пожилым людям и тем, чья двигательная активность не отличается перенагрузками, вполне подойдет консервативный способ. Еще один критерий – стадия повреждения.
Консервативное лечение назначают детям, так как у них кости еще находятся в стадии роста; спортсменам, завершившим карьеру, людям, которые ведут умеренную, малоподвижную жизнь. Им этот метод показан даже при полном разрыве связки колена – нестабильность сустава не помешает полноценной жизни. Консервативный подход будет использован на начальной стадии повреждения. Он включает в себя такие процедуры:
- все пункты первой помощи (обеспечение покоя; иммобилизация, возвышенность, холодные компрессы);
- наложение гипса (при необходимости, по показаниям врача);
- прием обезболивающих, противовоспалительных средств;
- при гемартрозе – удаление лишней скопившейся жидкости в околосуставной сумке;
- препараты для предотвращения гемартроза.
Вторая часть консервативного лечения – реабилитация. В комплексе с медикаментозной терапией пациенты часто используют рецепты народной медицины. Они благотворно влияют на процесс восстановления тканей, помогают человеку быстрее вернуться к активной жизни.
После проведения всех этих мероприятий спустя 2 месяца человек уже не должен ощущать дискомфорта в колене при ходьбе или выполнении повседневных действий. В противном случае следует задуматься об операции.
Хирургическое вмешательство – другой способ решения проблемы. Оно показано:
- людям, выполняющим тяжелые физические упражнения, занимающимся определенными видами спорта;
- если консервативный метод не дал результата, по недостижении стабильности коленного сустава;
- при сильных травмах передней и задней крестообразной связки.
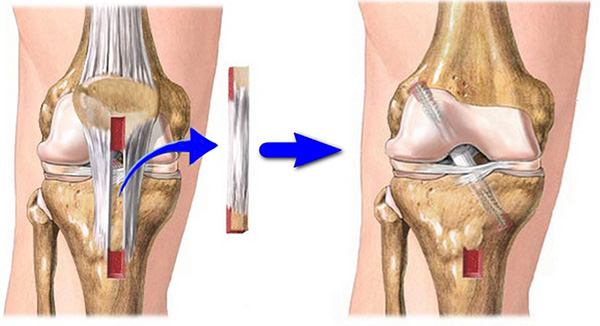
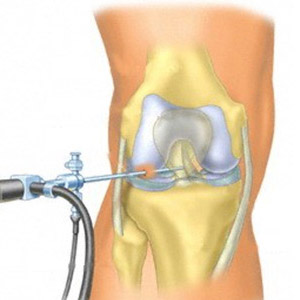
Хирургическая операция по восстановлению функций коленного сустава называется артроскопией. Это современный метод, который позволяет полностью вернуть прежнюю активность конечности. Этапы предусматривают:
- Диагностику разрыва.
- Взятие материалов связок для трансплантации у пациента или донора, или использование синтетических эндопротезов.
- Просверливание канала в бедренной кости в месте крепления связки.
- Фиксация новой связки.
Это малотравматичная операция. Для ее проведения хирург делает всего два надреза по 1 сантиметру.
Некоторые пациенты прибегают к методу эндоскопии, чтобы обезопасить себя от возможных остаточных явлений дискомфорта после консервативной терапии разрыва, или для предотвращения развития артроза. Операцию проводят даже спустя несколько лет после травмы.
Реабилитация
Время восстановления зависит от степени тяжести повреждения, физической подготовки человека и возможностей организма. После хирургической операции средний срок реабилитации – от 4 месяцев до полугода. Люди, занимавшиеся спортом, восстанавливаются быстрее и могут приступить к тренировкам уже через 3 месяца, после одобрения врача. При этом функции колена должны быть реанимированы минимум на 85 %.

Послеоперационная реабилитация состоит из нескольких этапов. Переход на следующий должен осуществляться только по достижении цели предыдущего.
1. Снятие боли, отека, постепенное повышение двигательной активности; длится месяц. При этом связка должна выполнять только пассивные движения. Основной проблемой является мышца бедра, которая после периода покоя и ношения гипса может немного атрофироваться. Поэтому назначают определенные упражнения, электромиостимуляцию, массаж.
2. Второй месяц будет посвящен тому, чтобы восстановить контроль над мышцами, которые задействованы в ходьбе, улучшить стабильность сустава, дальнейшее развитие крестообразной связки. Этого можно достичь с помощью динамических и статических упражнений.
3. Следующий месяц-два посвящен тому, чтобы человек полностью вернулся к прежнему уровню двигательной активности сустава. Делаются упражнения на выносливость, укрепление мышц и связок.
После проведенных мероприятий не должно возникать каких-либо нетипичных реакций: повышения температуры тела, боли и отека. Их обязательно дополняют физиотерапевтическими процедурами:
- массаж;
- плавание;
- электромиостимуляция;
- гимнастика;
- ношение наколенника;
- санаторно-курортное лечение.
Профилактика
Людям, занимающимся спортом, особенно лыжным или футболом, главной профилактикой будет фиксация сустава колена с помощью наколенника или эластичной повязки. У спортсменов очень развита мускулатура тела – это большое преимущество, их травмы вызывают очень сильные повреждения. Общий совет, который дают врачи всем – осторожность в движениях.
Разрыв передней крестообразной связки вызывают травмы, часто связанные с профессиональным спортом, но и в быту люди не застрахованы от этого. Существует два пути решения проблемы – консервативное и оперативное лечение. В основном преимущество отдают артроскопии.