Боли в коленях при ходьбе обусловлены значительной нагрузкой на сустав. Он больше других подвержен травмам при падениях и возрастным изменениям, со временем сильно изнашивается. Дискомфортные ощущения провоцируют дегенеративно-дистрофические и воспалительные процессы в самом сочленении и окружающих его тканях.
- Почему появляются приступы?
- Возможные травмы и патологии
- Как устранить боль?
- Когда нужна срочная помощь?
Причины болевого синдрома
Приступы могут иметь различную локализацию и характер. Колени часто ноют после интенсивной нагрузки – длительной ходьбы, в том числе по лестнице, бега, занятий спортом. Неприятные ощущения со временем исчезают сами без лечения. Необходимо время, чтобы мышцы ног и суставы укрепились. После отдыха их работоспособность восстанавливается.
По месту локализации приступы подразделяются на следующие виды:
1. Боль выше сочленения. Ее провоцирует повреждение мениска, надколенника, травмы связок или хрящевой ткани бедренной кости.
2. Сзади колена. Основная причина неприятных ощущений – наличие кисты в этой области, а также различные патологии крестообразных связок и повреждения сухожилий. При этом присутствует сильная боль при разгибании конечности, с задней стороны имеется отек.
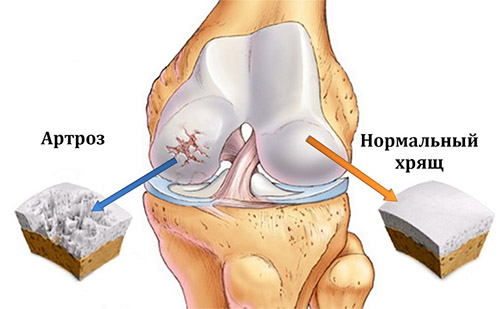
3. Болит колено при ходьбе, при использовании лестницы. Наблюдается опухоль и ограниченность подвижности сочленения. Возможные причины – травмы, спровоцировавшие воспалительный процесс. Если болезненность усиливается постепенно, то это свидетельствует об артрозе. Иногда тянущие ощущения сменяются острым приступом. В этом случае стоит заподозрить заболевание сустава, необходима врачебная помощь.
4. Если болевой синдром в колене проявляется при ходьбе по лестнице, в частности, при спуске, и при этом сопровождается хрустом, то имеют место патологии в хряще. Неприятные ощущения часто беспокоят по ночам и свидетельствуют об уменьшении сеновиальной жидкости в колене.
Травмы сустава
Резкая боль в колене в большинстве случаев возникает по причине травмы:
1. Разрывы связок во время спортивных тренировок или при падении. Чаще всего страдает большеберцовая связка.
2. Разрывы менисков – эластичной ткани. Разрушение хрящевой ткани провоцирует воспалительный процесс, который при ходьбе вызывает сильные приступы. Сам сустав при этом отечный.
3. Разрывы сухожилий и связок, которые призваны обеспечивать поддержку коленной чашечки – растяжения, вывихи.
4. Вывих надколенной чашечки. Возможна некоторая ограниченность движения.
5. Перелом надколенника, нижнего участка бедра, верхней части больше- или малоберцовой кости. Травма обычно возникает по причине падения или сильного скручивания.
6. Вывих. Такое смещение наблюдается редко. Это серьезное повреждение, требующее врачебного вмешательства.
В большинстве случаев пациенты нуждаются в профессиональной помощи.
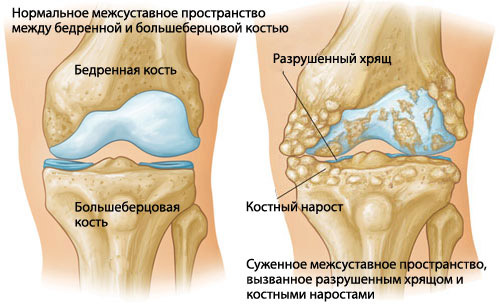
Заболевания, провоцирующие приступы при движении
Боли при ходьбе могут носить разный характер и быть признаком различных патологий:
1. При артрозе происходят патологические изменения, поэтому возникает ощущение жжения.
2. Киста Бейкера располагается под коленом. Болезнь проявляется отечностью, заметной опухолью сзади. Появляются болевые ощущения в коленном суставе при разгибании и чувство жжения.
3. При тендините связки раздражаются и воспаляются. Возможны разрывы сухожилий, при этом возникает дискомфорт под коленями сзади при ходьбе, а также чуть выше или немного ниже самого сочленения.
4. Рассекающий остеохондрит. Сзади ощущается тянущая боль при ходьбе, которая постепенно усиливается и приобретает острый характер. Со временем сустав деформируется.
5. Болезнь Осгуда-Шляттера. Сустав опухает, возникает резкий приступв районе коленной чашечки на участке чуть ниже сочленения.
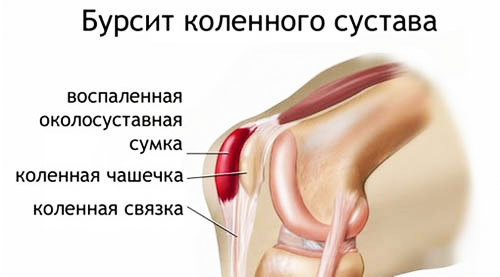
6. Инфекционный артрит вызывает чувство жжения, болевые приступы в коленном сочленении и мышцах при движении. Остеомиелит и септический бурсит провоцируют те же симптомы.
7. Ощущения спазмического характера и жжение часто сопровождают патологии позвоночника.
Необходима точная диагностика, так как некоторые симптомы могут указывать сразу на несколько заболеваний.
Как облегчить болевые ощущения?
Перед тем, как назначить лечение, врач должен уточнить некоторые детали:
1. После какого события появились симптомы, были ли удары или падения.
2. Проводилось ли самостоятельное лечение перед посещением врача.
3. Уточняется характер боли – острая, тупая, ноющая или резкая.
4. Проводится пальпация, опрос пациента и последующая сдача анализов для уточнения состояния мышц, сухожилий и связок.
5. Место локализации – внешняя сторона, сзади, под коленом. Возникает ли болевой синдром при сгибании, отдает ниже или выше.
Если приступы были вызваны заболеваниями костей или тканей, то лечение должно быть направлено на:
- устранение причин развития воспаления;
- возобновление питания тканей;
- снятие болевого синдрома, вызванного инфекционно-воспалительными процессами;
- восстановление хрящевой ткани и увеличение производства синовиальной жидкости.
При интенсивных приступах не обойтись без приема лекарственных средств:
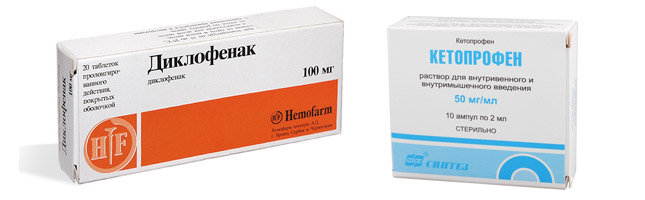
1. Нестероидные противовоспалительные препараты, которые уберут воспаление и снимут боль. Лечиться при помощи НПВП не рекомендуется в течение продолжительного времени, так как такие средства могут негативно сказаться на желудке и печени. К ним относятся Диклофенак, Ибупрофен, Кетопрофен, Найз.
2. Помимо НПВП обезболивающим эффектом обладают анальгетики – Баралгин, Темпалгин.
3. Хондропротекторы способствуют увеличению количества синовиальной жидкости. Прием препаратов улучшает подвижность сочленения, восстановление и амортизацию хрящевой ткани. Начинать лечить заболевание хондропротекторами нужно как можно раньше, когда болезнь еще не развилась.
Во время лечения пациент должен обеспечить покой конечности. Необходимо исключить любые физические нагрузки. Сустав фиксируют при помощи эластичного наколенника, который крепится спереди или сзади, в зависимости от места локализации. После устранения воспаления назначают физиотерапию, специальный массаж и ЛФК.
Симптомы, которые должны насторожить
Неприятные ощущения в коленях при сгибании и разгибании уже являются поводом обратиться за врачебной помощью, так как сами по себе они не проходят. Коленный сустав – это самое подвижное и наиболее травмоопасное сочленение. При повреждении вести нормальную полноценную жизнь не получится, так как дефект будет значительно ограничивать движения.
Если возникает сильная боль, то врачебная помощь обязательна. Прийти к специалисту стоит, если:
1. коленный сустав опух и покраснел, температура в месте поражения повысилась;
2. при попытке встать на конечность появляется резкий спазм;
3. коленное сочленение изменило свои очертания, деформировалось и сильно отличается от здорового;
4. дискомфорт стал постоянным.
Кто будет лечить колено, зависит от того, возникла ли боль в результате травмы или имеет место заболевание. Для начала рекомендуется обратиться к терапевту, который затем направит к ревматологу или травматологу. Также может понадобиться консультация таких специалистов, как ортопед, остеопат или невролог.