Вальгусная деформация – это часто встречающееся у детей ортопедическое заболевание, характеризующееся патологическим положением ступни, снижением высоты её среднего отдела и крестообразным изменением оси. Пальцы и пятка выворачиваются наружу, ребенок наступает на внутреннюю часть ноги, походка становится переваливающейся и неуклюжей. Если не заниматься лечением, недуг может привести к серьезным болезням в более взрослом возрасте.
- Почему деформируется стопа?
- Степени болезни
- Методы диагностики
- Описание способов лечения
- Меры профилактики
Своевременное обращение к доктору, проведение комплекса специальных занятий с ребенком и обязательное выполнение предписанных терапевтических манипуляций дают весьма положительный результат. В большинстве случаев это помогает провести лечение без операции.
Причины возникновения
Для того чтобы выявить виновника появления болезни у детей и взрослых, необходимо понять природу возникшего отклонения.
Деформация может быть:
1. Приобретенной. В основном ее причиной являются задержки в развитии и небольшие нарушения процессов роста и становления опорно-двигательной системы у ребенка. Сухожилия у детей могут быть достаточно слабыми. Тяжесть веса давит на неразвитый мышечный аппарат, не справляющийся со своей опорной задачей.
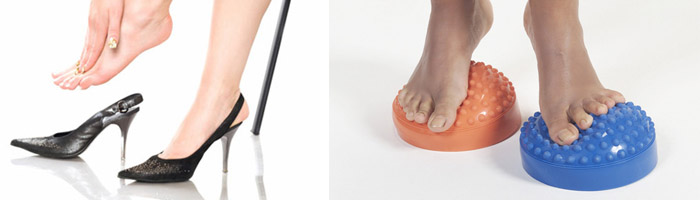
Полученные травмы в первый год жизни ребенка, большое количество перенесенных заболеваний или ранняя операция, ожирение младенца, неосмотрительные попытки некоторых родителей заставить своих детей ходить раньше срока и неправильно подобранная обувь провоцируют различные нарушения и патологии стопы, которые впоследствии требуют внимательного и вдумчивого лечения. У взрослых деформацию могут спровоцировать как ношение неудобной обуви и злоупотребление высокими каблуками, так и прочие факторы, негативно действующие на опорно-двигательный аппарат: слабые сухожилия, лишний вес, плоскостопия различной степени, подагра, беременность.
2. Врожденной. Формируется в процессе роста и развития эмбриона во время беременности. Диагноз ставит врач-педиатр уже на момент выписки из роддома. Провоцируют болезнь внутриутробные травмы тазобедренного сустава и дисплазии. При согласии родителей в этом случае лечение с помощью операции проводится незамедлительно.
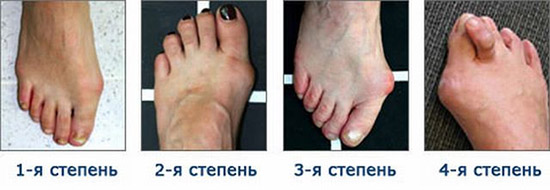
Степени заболевания
Различие в стадиях деформации ступни заключается в изменении угла, измеряемого между первым пальцем и плюсневой костью:
1. Первая степень. Можно вылечить без операции, угол наклона – 10-15°. Небольшая деформация, стопа становится в положение подвывиха. Появляется слабая боль в конце дня, покраснения кожи и потертости.
2. Вторая. Угол составляет 15-20°. Требует усиленного внимания, патологию ступни нужно интенсивно лечить. Продолжается смещение сухожилий, происходит вальгусная деформация большого пальца. Заметно воспаление сустава, пациент жалуется на боли и отеки. Наблюдается характерное увеличение и выпирание плюсневой косточки – нарост и натоптыш под средним пальцем.
3. Третья. Назначается лечение в несколько подходов, с небольшими перерывами в терапии и последующим возобновлением, угол наклона – 20-30°. Вальгусная деформация первого пальца очень заметна, поскольку костная и соединительные ткани постепенно перестают справляться с нарастающей нагрузкой.
4. Четвертая. Самая тяжелая, патологический угол наклона – более 30°. Доставляет серьезное беспокойство и дискомфорт, кожа покрывается сухими мозолями и утолщенными натоптышами, шип-нарост сильно выпирает. Долгое нахождение на ногах причиняет резкую боль в ступне и пальцах. Четвертая степень заболевания требует лечения посредством операции.
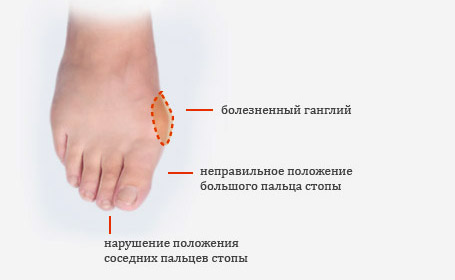
Если не лечить третью и четвертую степени, то могут возникнуть серьезные осложнения: врастание ногтей, деформация пальца стопы называемая «молоткообразной», когда большой палец накрывает соседний, провоцируя резкие боли и дискомфорт, хронические воспаления сумки подвижного соединения костей, структурные изменения тканей, хромота, боли в позвоночнике из-за патологического повышения нагрузки.
Диагностика
Обследование проводят с помощью следующих методов:
1. Визуальный осмотр врачом-специалистом, который определяет, действительно ли есть деформация ступни.
2. Для выявления детальных изменений в кости и стадии развития болезни проводится рентгенография в трех плоскостях. Также снимок поможет определить у пациента присутствие сопутствующих заболеваний, таких как различные виды воспалений надкостницы, артрит, образование кисты, асептический некроз.
3. Плантография – получение и исследования различных отпечатков стопы для выявления степени возможного развивающегося плоскостопия, вальгусной деформации стопы, а также уровня нагрузки на ногу.
4. Подометрия – компьютерный метод диагностики с помощью особого прибора – подометра. Он определяет подометрический индекс – отношение высоты стопы к её длине. В норме это показатель – от 29 до 31.
В соответствии с результатами диагноза и определенной степенью деформации врачом-специалистом назначается индивидуальное лечение.
Способы терапии ступни
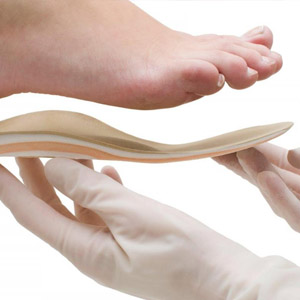
Как и у взрослых, у детей лечение плоско-вальгусной деформации в любой степени выраженности начинается с подбора ортопедических стелек и корректирующей развитие ноги и походки обуви – свободной, широкой. Такие ботинки потребуются для того, чтобы предотвратить дальнейшие патологические изменения, затормозить процесс искривления, снизить давление и количество неудобств, исправить походку. Помимо обуви можно использовать супинаторы, корректоры, валики и стельки. Обувь и коррекционные стельки подбираются строго в соответствии с размерами, перед покупкой рекомендуется тщательно измерить ногу.

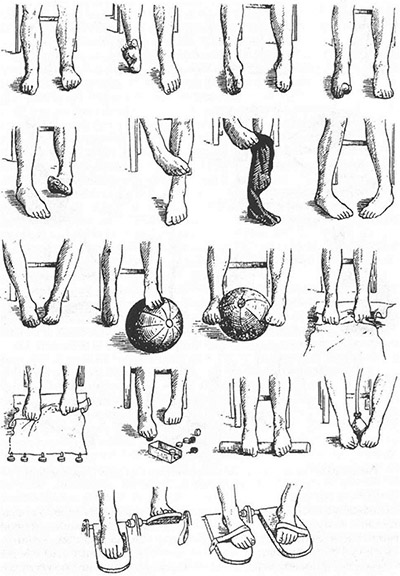
Массаж является одним из обязательных показаний при вальгусе. Выполняется он часто в условиях стационара, длится около 10 сеансов, которые прописываются для повтора через определенной промежуток времени, в зависимости от выраженности и тяжести болезни. Помимо массажа будет назначен набор физических упражнений, заключающийся в укреплении костно-мышечного аппарата, коррекции работы связок и сухожилий, нормализации походки и положения ноги. Рекомендованный врачом комплекс должен включать в себя такие упражнения, как:
1. ходьба по неровным поверхностям. Для этой цели лучше приобрести в специальном ортопедическом магазине колючий коврик или покрытие с неравномерными пупырышками. Иногда с той же целью больному рекомендуют катать ногой мячик с резиновыми шипами – такие процедуры обеспечат дополнительный массажный эффект;
2. хождение на полупальцах;
3. захват предметов пальцами;
4. передвижения поочередно на разных частях ступни (на носочках, пятках, внутренней стороне, внешней).
Полезным для формирования стоп и восстановления их активности будет посещение бассейна. Плавание обладает большим потенциалом положительного воздействия не только на опорно-двигательный аппарат, но и на весь организм в целом.
Медикаментозные препараты назначают тогда, когда пациент испытывает сильные боль и дискомфорт. Для купирования болевого синдрома используют обезболивающие лекарства и нестероидные противовоспалительные средства (Кетанов, Нурофен) строго в дозах, назначенных врачом. Ни в коем случае нельзя снимать боль фармпрепаратами, не занимаясь дополнительным лечением – это может привести к стабилизации, а после и прогрессу патологического состояния.
Из физиотерапевтических методов помимо массажа также назначают:
- грязевые компрессы и ванны;
- электрофорез;
- обертывания теплым воском;
- иглоукалывание.
Если вовремя обратить внимание на положение стопы при ходьбе, ответственно отнестись к появившимся боли и дискомфорту и проконсультироваться с врачом, пока болезнь еще на ранней стадии, то можно обойтись без хирургического вмешательства. Операция показана только в тех случаях, когда патология прогрессирует, сильно болит, мешает ходьбе и комфортному активному существованию, а консервативные методы лечения массажем и физической культурой не оказывают положительного действия. В процессе операции нога травмируется очень мало – не накладывается гипс и не вживляются конструкции из металла.

Хирургическим путем корректируется угол искривления ступни между костями, распределяя тянущую способность связок согласно норме. После операции пациенты быстро восстанавливаются и не возвращаются в исходное болезненное состояние. Врач подбирает одну из методик в зависимости от индивидуальных особенностей развития недуга – фиксация сустава, реконструкция деформированных костей и хирургическое уравновешивание околосуставных мышц. В тех случаях, когда суставы и сухожилия непоправимо разрушены, применяются различные методы трансплантации искусственных заменителей природной ткани.
При обнаружении у ребенка деформации вальгусного характера врачи-специалисты рекомендуют принять все меры по решению этой проблемы до тех пор, пока малышу не исполнилось 5-6 лет. При отсутствии своевременной терапии развиваются различные болезни позвоночника: сколиоз, остеохондроз, воспалительные процессы в хрящах и суставах, искривления костей и укорачивание конечностей.
Профилактика
1. Обязательно своевременное выявление и лечение любых видов нарушений развития ступней, плоскостопий.
2. Правильный выбор обуви, заключающийся в предпочтении изделиям без высокого каблука и острого носа.
3. Рекомендованы ортопедические стельки.
4. При длительной нагрузке на ноги в конце дня желательно сделать расслабляющий массаж или поместить ступни в теплую ванночку с морской солью или успокаивающим эфирным маслом.