Гемартроз – это кровоизлияние в суставную сумку, чаще всего наблюдается в колене, поскольку нижние конечности наиболее подвержены травмам. На колено приходится нагрузка в несколько раз большая, чем, например, на локтевой.
Почему происходит это явление?
Гемартроз чаще всего является следствием травм:
- переломов;
- сильных ушибов;
- вывихов;
- повреждений мениска;
- разрыва суставной капсулы;
- растяжения связок;
- повреждения кровеносного сосуда.
Если говорить о возрастном факторе, то гемартроз может произойти в любом возрасте. В зависимости от возрастной группы предполагают этиологию заболевания, также могут различаться симптомы. Травматическая этиология – прерогатива молодого и зрелого возраста, в группе преимущественно мужчины. В данном случае недуг возникает после травмы и физических перегрузок. В пожилом возрасте причины кровоизлияния в суставную сумку – возрастные изменения костной и хрящевой ткани и уменьшение эластичности кровеносных сосудов.
Наиболее тяжёлый патогенез в детской группе: гемартроз у совсем маленьких детей (до полутора лет) может свидетельствовать о наличии гемофилии или других нарушений свёртываемости крови. Поскольку после обнаружения этой патологии ребёнок находится на постоянной поддерживающей терапии, а его двигательная активность тщательно контролируется, то у детей постарше может наблюдаться травматический гемартроз, но случается это намного реже, чем у взрослых: ткани у детей значительно эластичнее.
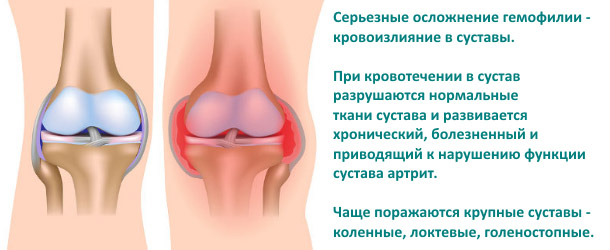
Степени заболевания
Исходя из тяжести травмы либо другой патологии недуг бывает трёх стадий – в зависимости от количества крови, излившейся в суставную полость:
- первая – менее 15 мл;
- вторая – 15-100 мл;
- третья – свыше 100 мл.
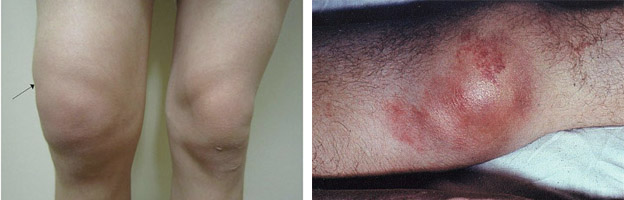
При гемартрозе коленного сустава первой степени болезненность несильная, жалобы прежде всего на первичную причину, как правило, несерьёзное повреждение – ушиб, небольшое растяжение и т.д). При ходьбе болевые ощущение незначительно усиливаются, но сустав сгибается. Внешне область выглядит нормально, припухлость и изменение цвета кожи отсутствуют. Диагностировать заболевание на основании только ручного обследования сложно, так как не обнаруживаются признаки присутствия жидкости в полости сустава – кровь может быть выявлена только после аппаратного обследования (например, УЗИ).
Недуг второй степени характеризуется внешними изменениями: сустав утолщён. Симптомы: болезненность ярко выраженная, возрастает при нагрузке и движении (сгибание, разгибание). Боль носит распирающий характер, это вызвано давлением кровяной массы на синовиальную оболочку. Характерный признак – коленная чашечка при надавливании как бы погружается в мягкие ткани. Подвижность (если она возможна при той травме, которая спровоцировала гемартроз) при этом ограничена.
Третья стадия определяется визуально и на основании жалоб больного на интенсивные болевые ощущения и невозможность сгибать и разгибать ногу в колене. Попытки встать на поражённую ногу вызывают резкое усиление боли. Внешние симптомы: нога в колене очень отекшая, кожа горячая, багрово-синюшная с резко выраженным тургором (напряжённостью) из-за инфильтрации тканей излитой кровью. Обычно причины – тяжёлые повреждения сустава, сопряжённые со сложными переломами, разрывами связок или мышц, повлекшими за собой кровотечение.
Способы терапии
При подозрении на гемартроз нужно немедленно оказать первую помощь:
- иммобилизовать повреждённую конечность с помощью шины;
- приложить к колену холод – это снимет боль и уменьшит кровотечение.
Лечить больного медикаментозно до прибытия врача принимать не рекомендуется, чтобы не сглаживать симптомы.
Лечение может быть:
- консервативным;
- оперативным.
1. К хирургическому лечению прибегают в основном при третьей степени, когда необходимо:
- вскрыть полость для удаления осколков и отломков костей, частиц повреждённого мениска;
- зашить повреждённые ткани при тяжёлых травмах;
- провести остеосинтез при сложных переломах костей, сочленяющихся в колене.
Оставшиеся в полости частицы могут повреждать суставные поверхности и замедлять заживление.
2. Консервативное лечение включает:
- медикаментозную терапию;
- физиотерапию;
- лечебную физкультуру.
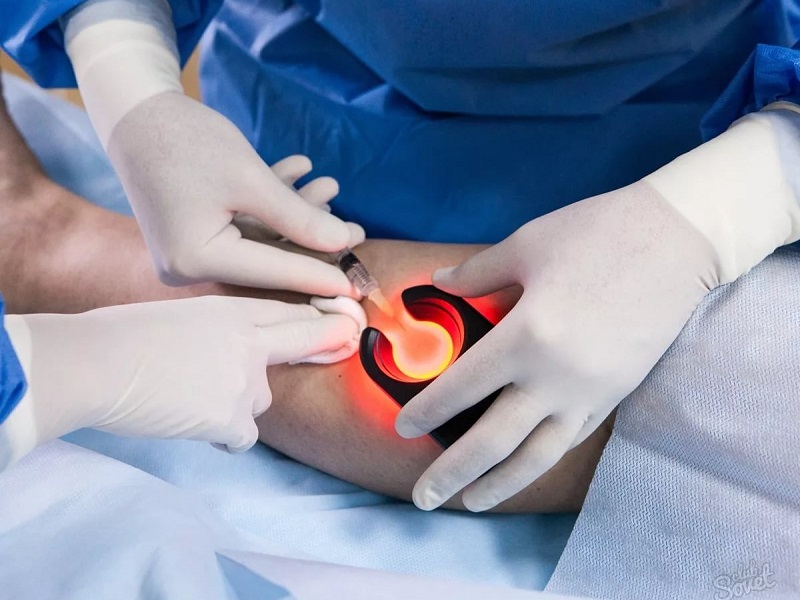
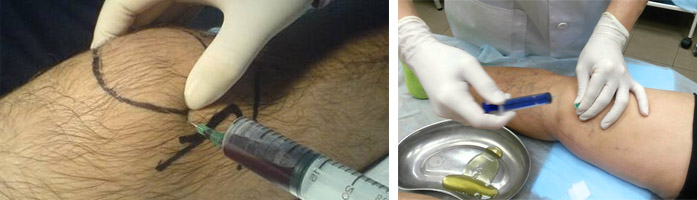
3. Основное лечение – это пункция. Эта процедура нужна для:
- выведения из него кровяных масс;
- промывания полости;
- непосредственного введения медикаментов.
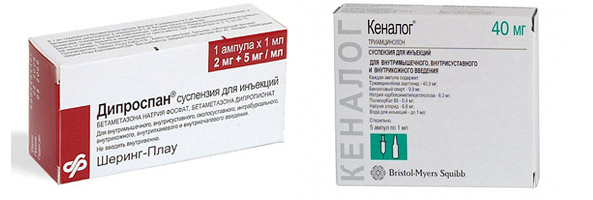
4. Медикаментозная терапия включает в себя следующие препараты:
- противовоспалительные (Дипроспан, Гидрокортизон, Кеналог);
- кровоостанавливающие;
- анальгетики.
5. Обязательно понадобятся анестетики. Для аспирации кровяного содержимого и введения медикаментов нужно будет вводить в полость сустава иглу, и без обезболивания эта процедура невозможна.
Можно производить аспирацию и промывание через одну и ту же иглу, но также она проводится с применением двух игл, которые вводятся по обе стороны колена. Это даёт возможность более точно контролировать удаление крови и промывание суставной полости. Кровь при этом выводят постепенно через один прокол, одновременно вливая через другой в полость лекарственные препараты для промывания. При этом накладывается круговая эластичная повязка. Промывание считается завершённым, когда в аспирируемой жидкости отсутствует примесь крови. После этого одну иглу извлекают, а через оставшуюся вводят лекарство для заживления.
Пункция одной иглой имеет существенные недостатки:
- неполное удаление крови;
- создание отрицательного давления в полости, что чревато повторным кровотечением.
Лечение по данной схеме длится около месяца. Обязательное условие – полный покой на начальной стадии, позже – хождение на костылях, чтобы избежать нагрузки на больное колено. Ношение ортезов и туторов, эластичных повязок и бандажей врач может рекомендовать на протяжении более длительного периода.
Лечение нужно начинать как можно скорее, как только проявляются первые симптомы, поскольку разложение кровяных клеток в суставной полости влияет на окружающие ткани – кости, синовиальную оболочку и прежде всего хрящи. Степень повреждения гладкого хряща зависит от того, насколько своевременной была диагностика и эффективным назначенное лечение. Любое промедление чревато разрушением суставов и постепенной заменой хрящевой ткани на рубцовую. По мере вытеснения гладкого хряща рубцом дальнейшее лечение становится более сложным и длительным. При очень позднем обращении к врачу прогноз малоутешителен, поскольку со временем накапливающиеся деструктивные изменения приводят к инвалидизации.
Отсутствие надлежащего лечения даже при первой степени чревато хронизацией заболевания, возможным осложнением в виде синовита (воспаления суставной полости) или гнойного синовита, если произошло инфицирование.
Прогнозы и профилактика
Эффективность лечения в большой мере зависит от того, с каким гемартрозом имеют дело:
- первичным;
- повторным.
Лечить первый намного легче, а рецидивирующее кровотечение лечится тяжело, поскольку заболевание в большинстве таких случаев приобретает хроническое течение и коленный сустав уже подвергся дегенеративным изменениям. На определённой стадии дегенерация хрящей приводит к полному обездвиживанию колена и вернуть пациента к полноценной жизни сможет только протезирование. Стоимость протезов очень высокая, как и операции по протезированию. Поэтому не лечите гемартроз самостоятельно, последствия могут быть очень серьёзными и дорогостоящими.
Если же лечение прошло успешно, нужно:
1. избегать повышенных нагрузок;
2. постараться не травмировать колено;
3. при занятиях спортом носить наколенник;
4. лечить заболевания, вызвавшие кровотечение, равно как и сопутствующие болезни.
Особенное внимание нужно обратить на питание: оно должно быть полноценным, включать в себя продукты, содержащие витамины и микроэлементы (кальций, железо и другие). Но при этом необходимо следить за своим весом. Появление лишних килограммов – это повышение нагрузки на коленный сустав.
В качестве профилактики следует избегать травмирования, лечить колени, прибегать к защитным средствам. Любые травмы нужно обязательно вылечить до конца. Если этого не делать, колено может претерпевать изменения, которые впоследствии превратятся в причины гемартроза.