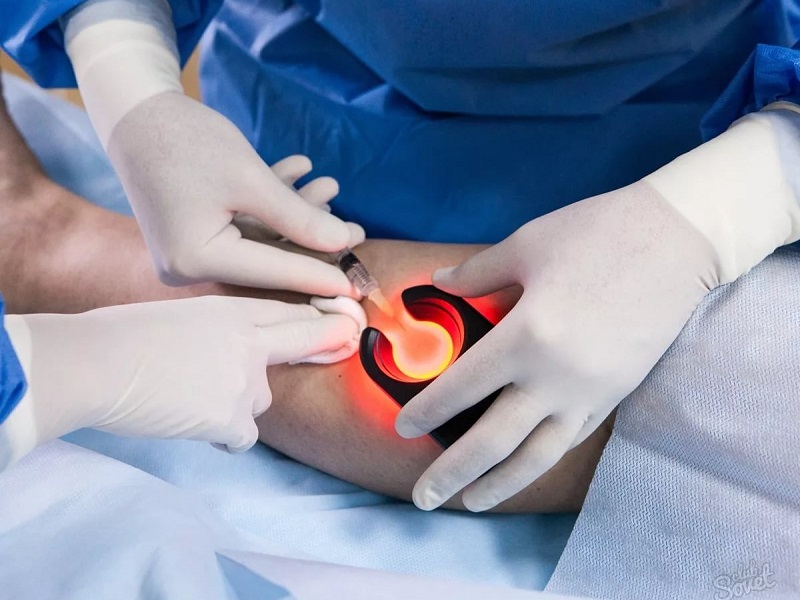
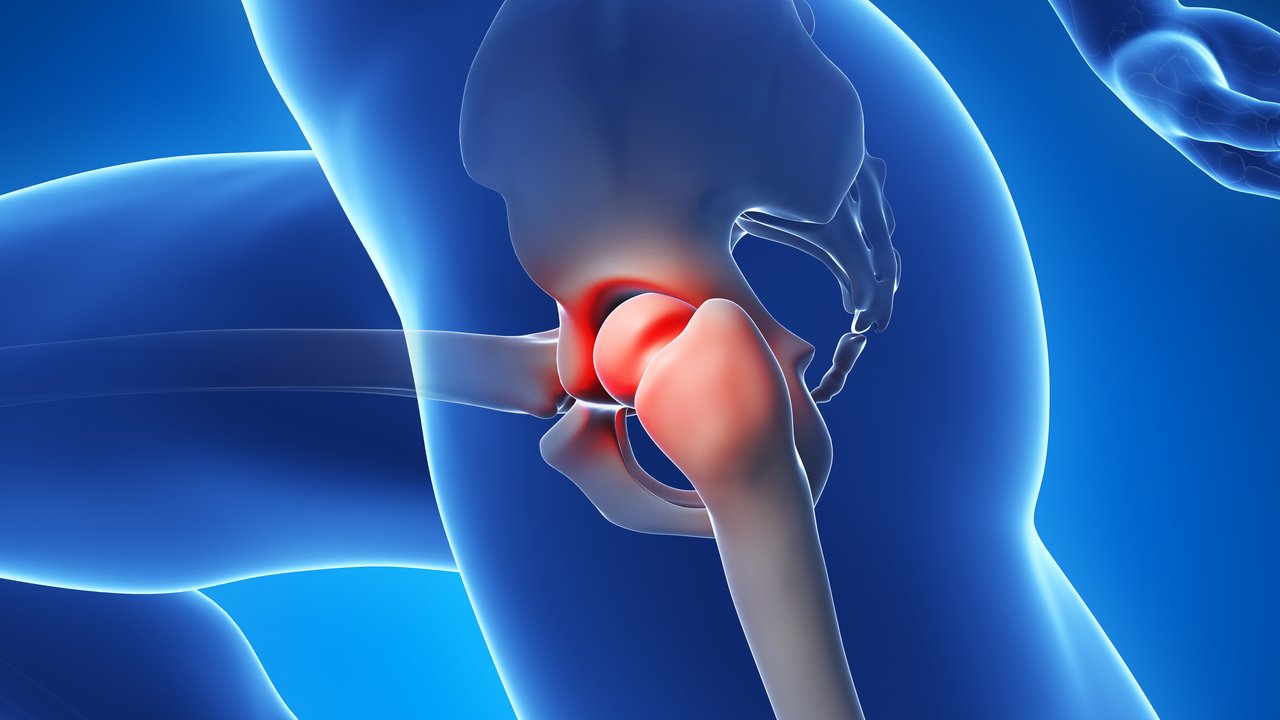
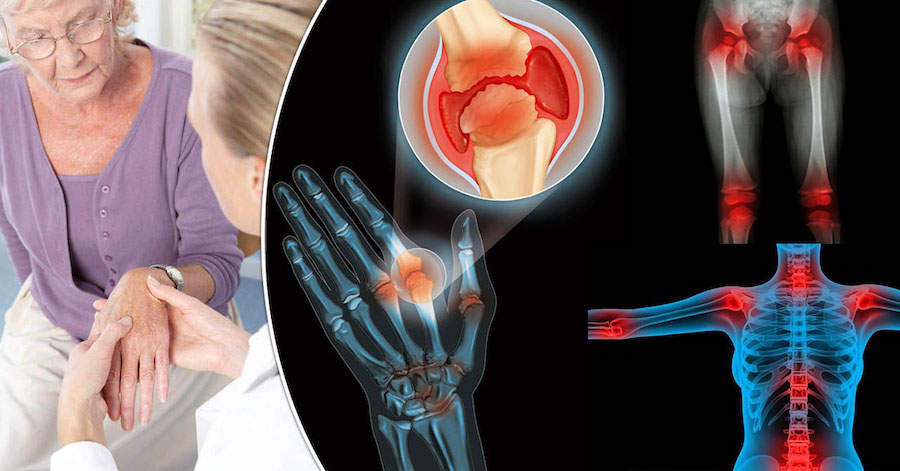
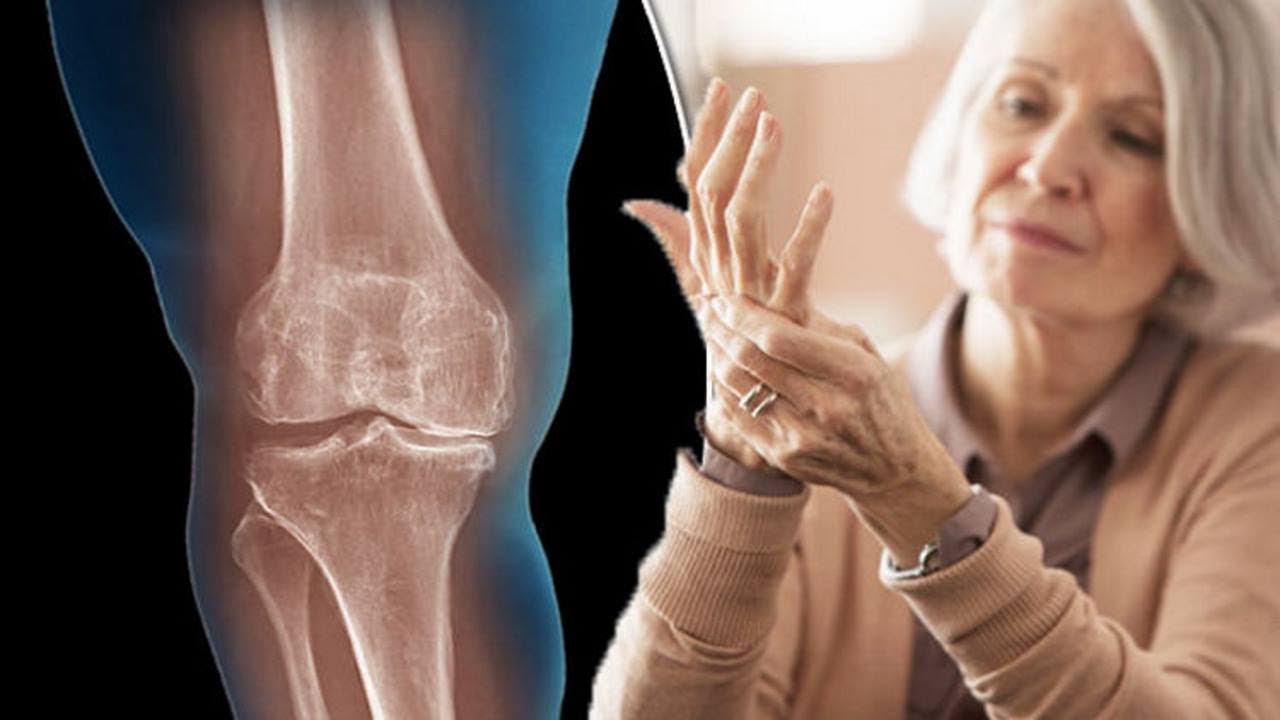
Примерно 10–11 % населения после 40 лет страдают от самого частого недуга опорно-двигательного аппарата. Артроз – это заболевание суставного хряща с преобладанием дегенеративных процессов. По мере течения болезни все большую роль начинают играть изменения, происходящие в подлежащей кости. Отсюда название остеоартроз (osteo+arthros букв. кость+сустав). Часто страдают ноги.
Разновидности
Артроз делят на следующие виды:
1. Первичный, вторичный.
2. Локализованный, генерализованный.
Вторичный артроз суставов, как правило, связан с травматизацией. Причины первичных не ясны. Частота их растет с возрастом, у женщин они встречаются чаще. Выявлена связь с избыточной массой тела, гормональными изменениями при менопаузе. При поражении одного сустава артроз называют локализованным. Генерализованные формы могут возникать из-за генетических заболеваний, эндокринных нарушений и связанной с этим патологии синтеза хрящевой ткани. Первичный или идиопатический остеоартроз также часто поражает несколько суставов сразу, например, колено и стопу.
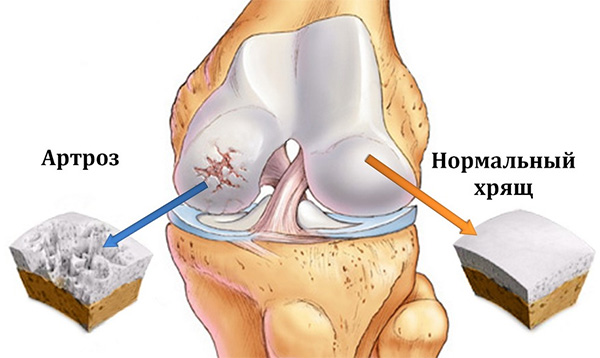
При артрозе прогрессируют дистрофические изменения в суставном хряще, а затем начинается деформация прилегающих поверхностей кости. Патология эпифиза сочетается со спазмами мышц, изменением мягких тканей капсулы, сухожилий. Таким образом, в процесс постепенно вовлекается весь сустав и околосуставные ткани. Воспаление при артрозе всегда развивается вторично.
Признаки недуга
Обычно ощущаются суставные боли, тупые, непостоянные. Они усиливаются при охлаждении и утомлении. Характерны стартовые боли, т.е. возникающие в начале ходьбы после состояния покоя. Когда больной «расхаживается», болевой синдром исчезает или сильно ослабевает. На поздних этапах функции нарушаются, возникает деформация и ограничение движения.
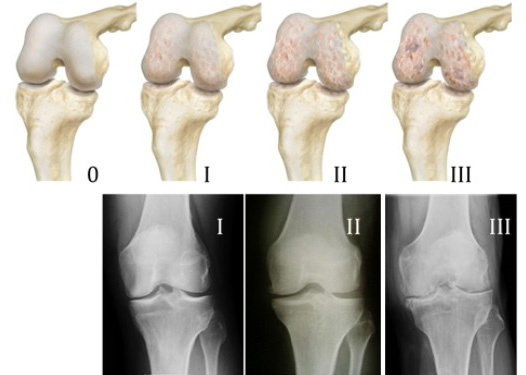
В развитии артроза выделяют 3 стадии:
1. Небольшое сужение суставной щели. Костные изменения наблюдаются только по ее краям. Стартовые боли.
2. Щель уменьшена вдвое и более, эпифиз деформируется, становится неровным. Беспокоят боли не только в движении, но и в покое.
3. Движения резко ограничены. Постоянная сильная боль. Деформация сустава, нередко с полной потерей функции, атрофия мышц. Рентгенография выявляет дегенеративные изменения в субхондроидальных костных структурах.
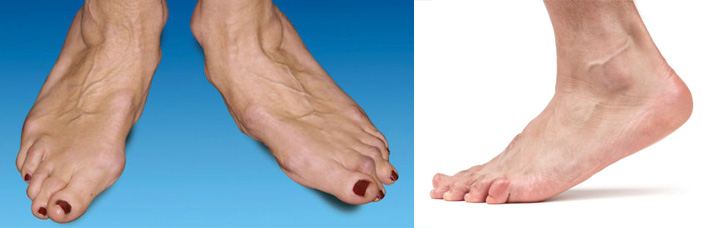
Одна из разновидностей болезни –это артроз мелких суставов, поражающий кисти либо стопы. Ступни принимают на себя нагрузку всей массы тела, обеспечивает двигательную, амортизирующую функцию. С точки зрения биомеханики стопа человека – сложный модуль, состоящий из 26-ти небольших косточек предплюсны, плюсны, пальцев и их сочленений. Такое строение и форма обеспечивает опорную функцию ноги, но одновременно делает ее уязвимой для развития артроза.
Очень часто страдает первый плюсне-фаланговый сустав. Именно при его поражении формируется хорошо известная многим шишка на ноге. Дело в том, что при ходьбе на суставы пальцев ног ложится значительная нагрузка. Особенно, если используется узкая или неудобная обувь. Большой палец не только принимает на себя главный удар, но он еще и легче травмируется в связи со своим анатомическим расположением. Например, во время игры в футбол он подвергается повышенному риску.
Берегите ноги! Никогда не бейте по мячу в открытой обуви. Для игры босиком существует легкий пляжный мяч.
Следует понимать, что артроз мелких суставов стопы поражает и другие сочленения: межфаланговые, плюсневые. Чаще всего страдают все сразу, включая поперечные суставы предплюсны, но болезнь быстрее прогрессирует и проявляется в суставах с наибольшей нагрузкой.
Врачи разделяют артроз суставов стопы на 3 стадии:
1. Характеризуется повышенной утомляемостью. Боли периодические, чаще локализуются в плюсне-фаланговой, передней части стопы. Внешне нога не отличается от здоровой.
2. Изменение суставной поверхности приводит к утолщению головки плюсневой кости. Внешне это выглядит как появление шишки. Обследование обнаруживает сходный процесс в других суставах стопы. Боли становятся постоянными. Ступни отекают, подвижность ограничивается. Нередко наблюдается покраснение, хруст при движении. Начинает страдать нога в целом, появляется периодическая хромота.
3. Артроз стопы переходит в стадию видимой деформации. Пальцы ног не в состоянии принять физиологическое положение. Ступня заметно отличается от здоровой внешне, отечна, тугоподвижна. Выраженный болевой синдром приводит к постоянной хромающей походке.
Артроз мелких суставов имеет характерную клинику, поэтому диагностика заболевания не представляет сложности. Симптомы подтверждает рентген. Изменения во всех мелких суставах ступни поможет выявить компьютерная томография. Лабораторные анализы исключат артрит с активно протекающим воспалительным процессом.
Способы терапии
- улучшение процессов обмена в суставном хряще на начальных стадиях заболевания;
- купирование болевого синдрома;
- нормализация тонуса околосуставных мышц;
- ингибирование воспаления;
- улучшение внутрикостного и регионального кровотока;
- стимуляция метаболических процессов.
Эти задачи возлагаются:
- на медикаменты;
- массаж и мануальную терапию;
- лечебную физкультуру;
- физиотерапию.
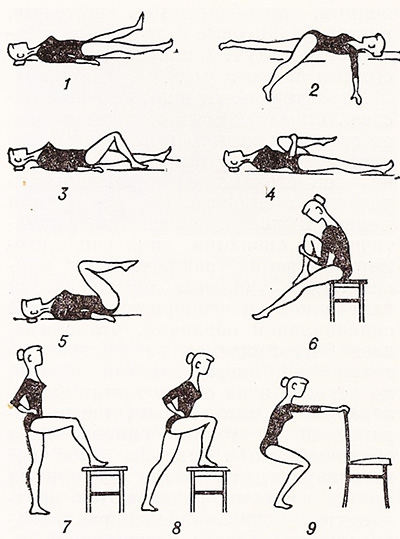
Комплексное лечение артроза включает в себя ЛФК, массаж и мануальную терапию. Наиболее эффективно их совместное применение, которое позволяет если не вылечить, то значительно улучшить состояние. Массаж используется для снятия мышечных спазмов, а также улучшения кровотока и лимфотока стопы.
Мануальная терапия использует пассивное движение с целью восстановления объема движений и сглаживания измененных суставных поверхностей. При артрозе она проводится по строгим показаниям, как правило, при наличии диагностированной 2 стадии артроза. Проводить ее может только специалист. ЛФК показано на всех стадиях болезни.
В качестве физиотерапии при артрозе назначают:
- грязелечение;
- лазеротерапия;
- магнитотерапия;
- электрофорез;
- УВЧ.
В качестве консервативного метода применяется лечение положением. Подкладывание мягкого валика, специальные вкладыши помогают сохранить функционально выгодное положение, избежать ранней деформации. Для тех же целей используют специальные ортопедические шины и обувь. При поражении межфаланговых суставов стопы пальцы склонны к формированию сгибательной контрактуры. Валик подкладывают таким образом, чтобы максимально выровнять их, что позволяет лечить деформацию. При поражении плюсне-фалангового сочленения стопы стремятся обеспечить полное разгибание плюсневого сустава, а фалангам пальцев придать согнутое положение.
Медикаментозное лечение
Специфическое лечение при артрозах проводится хондропротекторами. Эти препараты улучшают метаболизм хрящевой ткани. Лечение наиболее эффективно на ранних стадиях.
1. Группа хондропротекторов многочисленна. По составу выделяют:
- Хондроитинсульфаты.
- Мукополисахариды.
- Глюкозамины.
- Биологические препараты хрящевой ткани.
- Комплексные средства.
Наиболее известные: Артепарон, Румалон, Глюкамин, Мукартрин, Хондролон, Терафлекс, Артра, Хондро, Структум, Дона. Все средства для метаболической терапии хрящевой ткани назначаются длительными курсами. Для получения скорейшего эффекта делают инъекции 2-3 недели, затем переходят на прием внутрь.
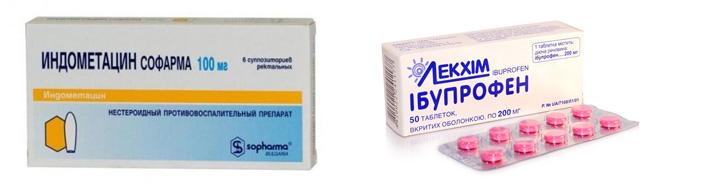
2. Нестероидные противовоспалительные.
Показаны при болевом синдроме и вторичных воспалительных процессах. НПВП расцениваются как препараты симптоматической терапии, и лечить ими нужно строго избирательно. При длительном использовании они отрицательно сказываются на метаболизме хрящевой ткани. Предпочтительнее назначать их местно, в виде мазей и гелей, чтобы уменьшить частоту побочных эффектов ЖКТ. Чаще всего применяются:
- Индометацин.
- Пироксикам.
- Ибупрофен.
- Ортофен.
При выраженных болях назначают инъекции:
- Вольтарен.
- Кеторол.
3. Глюкокортикостероиды.
Гормоны при артрозе, как и НПВП, применяются ограниченно. Их назначают для купирования вторичного воспаления с выраженным болевым синдромом, кратким курсом. По продолжительности действия стероиды разделяют на:
- Короткого действия: Гидрокортизон.
- Средней продолжительности: Метилпреднизалон.
- Пролонгированные: Дипроспан, Бетамизон.
Следует помнить, что применение при артрозе противовоспалительных препаратов обеих групп ведет к дополнительной травматизации хрящевой ткани даже при умеренных нагрузках.
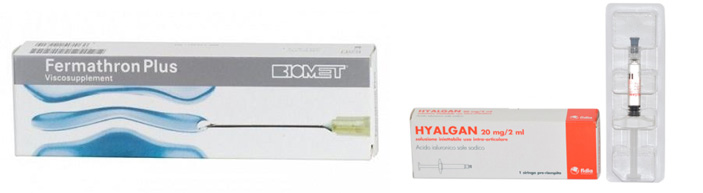
4. Метод внутрисуставных инъекций.
Артроз можно лечить путем введения средств внутрь. Например, при выраженном вторичном воспалении так вводят стероиды. Это позволяет быстро купировать боль. Выпускается ряд препаратов, которые являются аналогом внутрисуставной жидкости. Они сочетают метаболическое действие на хрящевую ткань и заместительное, восполняя недостаток синовиальной смазки. Предназначены только для внутрисуставного введения:
- Гиастат.
- Синвиск.
- Ферматрон.
- Дьюралан.
- Гиалган.
- Остенил.
При лечении артроза стопы данная методика используется ограниченно в связи с малыми размерами суставов и сложностью манипуляции. Близким по замыслу является метод парасуставного введения. Для этой цели применяются препараты Траумель С и Цель Т. В этом случае точное попадание не требуется, что значительно облегчает задачу. Таким путем можно лечить вторичное воспаление при непереносимости НПВП.
5. Другие средства.
Применяются для улучшения процессов обмена, регионального кровотока, снятия мышечных спазмов. В качестве дополнительной терапии назначают:
- Неспецифические стимуляторы обмена: Вобэнзим, Экстракт алоэ, ФиБС, АТФ.
- Витамины: Никотиновая кислота.
- Спазмалитики: Но-шпа, Папаверин.
- Миорелаксанты: Миоластан, Мидокалм.
- Согревающие мази: Апизартрон, Финалгон.
Профилактика артроза стопы сводится к следующим положениям:
- Ношение удобной, функциональной обуви.
- Нормализация массы тела для снижения нагрузки на ноги.
- Избегание микротравматизации стопы.
- Защита от переохлаждения.
- Профилактический массаж.
- Гимнастика для укрепления мышц свода стопы.