У каждого человека есть 3 сети вен: одна располагается под кожей и именуется как поверхностная, другая «прячется», напротив, глубоко, а третья (перфорантная) выступает между ними в качестве связного. Тромбофлебит – коварное сосудистое заболевание с трудно предсказуемыми последствиями – способен поражать любой отдел венозной системы. Но чаще он затрагивает именно тот, что локализуется за поверхностью мышечной массы нижних конечностей, то есть глубокие вены голени, как правило, находящиеся в ее верхней или средней части, а также нижней трети бедра.
- Причины возникновения
- Кто подвержен тромбофлебиту?
- Симптомы болезни
- Виды заболевания
- Лечение медикаментами
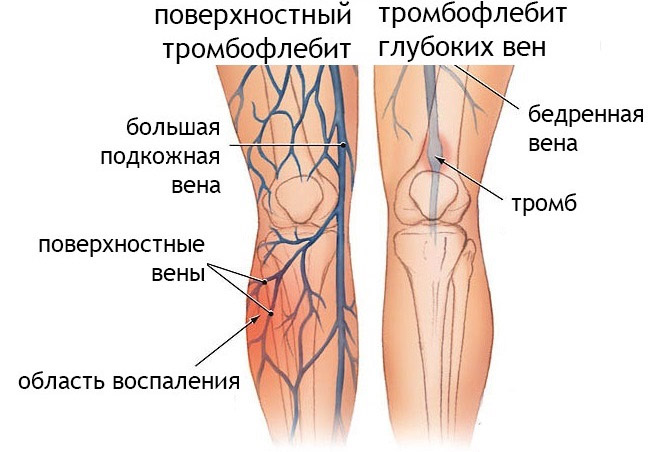
В отличие от воспалительного процесса и развития тромбоза в поверхностных, перфорантных сосудах, признаки проявляются менее активно, из-за чего пациенты обращаются к врачам с некой запоздалостью или же в разгар болезни. Протекает данный вид патологии тяжелее, тем самым обуславливая свою серьезность и опасность.
Что провоцирует заболевание?
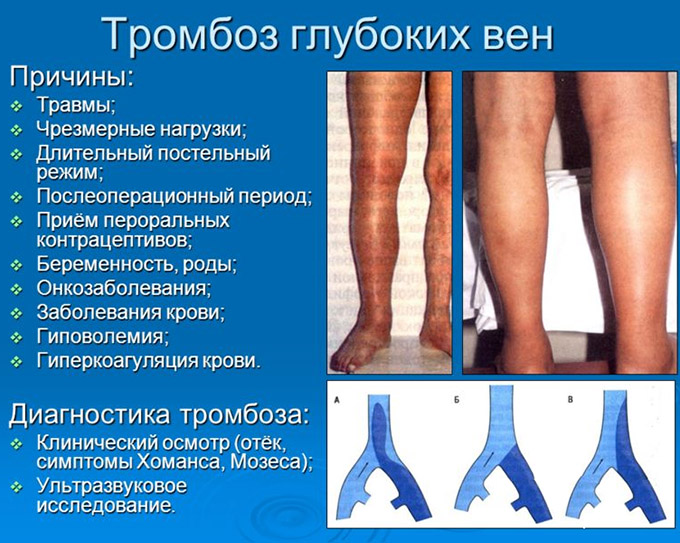
Тромбофлебит зачастую возникает как осложнение варикоза: нарушенное кровообращение в нижних конечностях и потеря эластичности стенок вен приводят к застойным явлениям, коагуляции крови и образованию сгустков. Следующей по распространенности причиной считается вредоносное воздействие инфекционных агентов. Они могут попадать в вены как из близких воспаленных тканей, так и по лимфатическим сосудам. Предшествуют недугу в этом случае не только каверзные и трудноизлечимые патологии, например, туберкулез, бруцеллез, септикопиемия, рожа, эндокардит, но и простые, часто встречаемые заболевания: грипп, тонзиллит и даже кариес.
Другими провоцирующими факторами могут быть:
1. злокачественные новообразования (особенно с локализацией в поджелудочной железе, печени, легком);
2. эритремия, в частности синдром Вакеза (хронический лейкоз обуславливает увеличение эритроцитов и, соответственно, повышение вязкости крови);
3. болезни сердечно-сосудистого характера;
4. повреждения стенок вен из-за травмы при физической нагрузке;
5. осложнения хирургических вмешательств;
6. генетическая предрасположенность к коагулопатии (нарушению свертываемости крови) и состоянию тромбофилии.
Кто в зоне риска?
Тромбофлебит может развиться у каждого, но в большей степени ему подвержены люди:
1. пожилого и старческого возраста (как известно, чем старше человек, тем выработка эластина и коллагена в его организме ниже, а, следовательно, риск дисфункции вен многократно повышается);
2. перенесшие обширные полостные операции и вынужденные в связи с этим долгое время соблюдать постельный режим;
3. страдающие излишней массой тела;
4. принимающие лекарственные препараты, которые, в свою очередь, оказывают воздействие на показатель сворачиваемости крови;
5. по работе или личным интересам часто меняющие место жительства с одними климатическими условиями на совершенно противоположные;
6. ведущие малоактивный образ жизни и злоупотребляющие вредными привычками: алкоголем, табакокурением, наркотическими средствами;
7. организм которых склонен к аллергическому ответу на внешние раздражители;
8. занимающиеся деятельностью, подразумевающей подъем тяжестей, продолжительное пребывание на ногах или в сидячем положении, когда кровеносные сосуды тыльной стороны нижних конечностей подвергаются безусловному прессингу;
9. чей рацион постоянно включает продукты и блюда, богатые генетически модифицированными веществами, красителями, стабилизаторами и прочими вредными искусственными добавками.
Глубоким тромбофлебитом больше предрасположены страдать представительницы слабого пола. Кроме перечисленных провоцирующих факторов у них есть свои «женские», к примеру, беременность, в том числе родовспоможение, климакс, прием оральных контрацептивов, относящихся к гормональным препаратам, и ношение обуви, подъем которой выше 5 см.
Каковы признаки болезни?
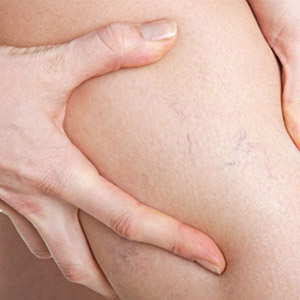
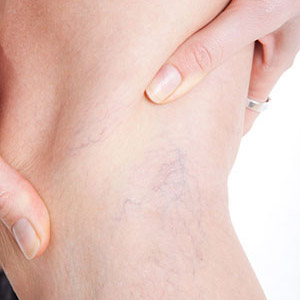
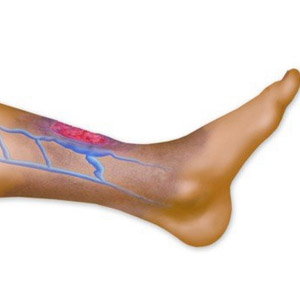
Симптомы на начальных этапах не имеют яркой выраженности. Однако чуть позже клиническая картина проявляется следующим образом. Кожный покров над пораженными сосудами краснеет, причем гиперемия с течением времени только усиливается. В икроножной мышце человек начинает ощущать тянущую боль, жжение, необъяснимую тяжесть. Местная температура, как правило, повышается.
После образования в ноге плотного тяжа у большинства пациентов возникает своеобразная сетка в виде паутины, по которой опытный специалист сразу определяет формирование тромбов. Что касается отечности, то она захватывет как отдельный участок бедра, стопы, голени, так и всю конечность.
Отдельно стоит обговорить признаки воспаления магистральных вен – крупных венозных стволов, образовавшихся из нескольких истоков и несущих основную функциональную нагрузку, поскольку их поражение зачастую проявляется по-иному. У страдающего могут болеть поясница, крестец, нижняя часть живота, от чего он после постановки врачом диагноза «тромбофлебит нижних конечностей» недоумевает, каким образом это взаимосвязано. Также к числу запутывающих симптомов относятся: беспричинная слабость, упадок сил, незначительное повышение температуры тела. Но куда хуже, если патологический процесс в магистральной вене протекает вообще без каких-либо признаков. Такие ситуации хоть и редки, довольно опасны, ведь тромбофлебит начинает проявлять себя слишком поздно, когда происходит непосредственный отрыв тромба и острая закупорка легочной артерии (тромбоэмболия).
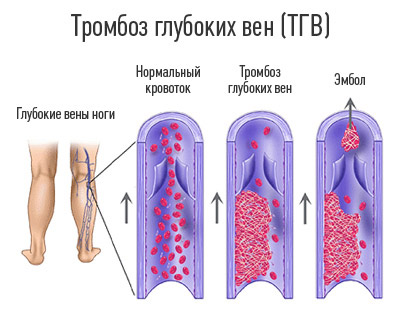
Виды и особенности тромбофлебита
- острый;
- подострый;
- хронический.
Острый развивается стремительно на фоне простейших симптомов вроде усталости ног и сопровождается яркой выраженностью: ознобом, повышением температуры до 38,5-39,5̊ С, гиперемированностью, напряженностью и неестественным блеском кожи над пораженным участком. Из-за отека окружность конечности заметно увеличивается. Движения в голеностопном суставе по причине сильной боли, которая иррадиирует в икроножную мышцу, ограничены. При воспалении внутренних вен от колена до пятки отмечается ряд клинических признаков, позволяющих уточнить диагноз еще в самом начале болезни:
1. симптом Мозеса – при одновременном сжатии голени сзади и спереди у пациента возникает сильнейший болевой приступ, а в случае нажатия слева-справа – отсутствует;
2. симптом Хоманса – при тыльном сгибании ступни в области икр появляются резкие боли;
3. симптом Бисхарда – надавливая пальцем в районе внутренней стороны лодыжки, болевой синдром многократно усиливается.
Аналогично острому тромбофлебиту проявляет себя и подострый. Разницу составляет увеличение температуры тела до незначительных отметок и не столь стремительное развитие патологического процесса.
Что касается хронической формы, то при ней поражение глубоких внутримышечных вен может протекать скрытно или выдавая себя лишь умеренной припухлостью. Опасность заключается в «пробуждении» в любой момент (из-за частых стрессов и всевозможных перенапряжений) у больного острой фазы недуга.
Медикаментозная терапия
Терапия тромбофлебита основывается исходя из формы протекания болезни, но всегда подразумевает достижение следующих целей:
- предотвращение распространения патологического процесса;
- устранение причинного фактора;
- лечение основного заболевания;
- возвращение больному привычного образа жизни.
Лечить острый тромбофлебит, а также подострый, предстоит так. Пациенту назначается в условиях стационара строгий постельный режим, при котором проблемная конечность находится в приподнятом состоянии. Для нормализации кровотока обычно прописываются такие препараты, как Детралекс, Троксеввазин, Эскузан, Венарутон, Трентал. С целью лечения болевого приступа, а также снятия воспаления могут применяться: Бутадион, Реопирин, Анальгин. В качестве десенсибилизатора (средства, устраняющего повышенную чувствительность организма и уменьшающего негативное напряжение человека) врачи используют Димедрол или Супрастин.
Хорошо зарекомендовал себя и Курантил. Он за счет ангиопротекторного действия не только улучшает циркуляцию крови и предупреждает тромбообразование, но и способствует восстановлению иммунитета, что непременно сокращает срок реабилитации. Местная терапия предполагает наложение на пораженную конечность Гепариновой мази или бальзама Вишневского. Могут также применяться полуспиртовые компрессы в сочетании с эластичным бинтованием.
После того, как острый период недуга минует, для лучшего рассасывания тромба пациенту будет рекомендовано физиотерапевтическое лечение, например, воздействие диаметральными токами, лампой-соллюкс, помещенной в рефлектор. Положительные результаты дает и ионофорез с йодидом калия, гепарином, трипсином, химотрипсином и прочими протеолитическими ферментами.
Лечение тромбофлебита хронической формы в основном базируется на использовании мазей, которые относятся к группе антикоагулянтов прямого действия (взять тот же Гепарин). Больным назначается постоянная компрессия с применением специальных чулок, бинтов. Из физиопроцедур показано инфракрасное излучение и воздействие ультрафиолетом. Лечение на бальнеологических курортах, в грязелечебницах только приветствуется.
Если консервативная терапия безуспешна, или врач определяет состояние пациента как критическое (при расплавлении тромба гнойным экссудатом, угрозе развития эмболии легочной артерии), проводится операция малоинвазивная или радикальная. К первым разновидностям хирургического вмешательства относятся:
- венозная тромбоэктомия (хирург-флеболог через выполненный микроразрез вставляет в больную вену катетер и под контролем эндоскопа извлекает тромб);
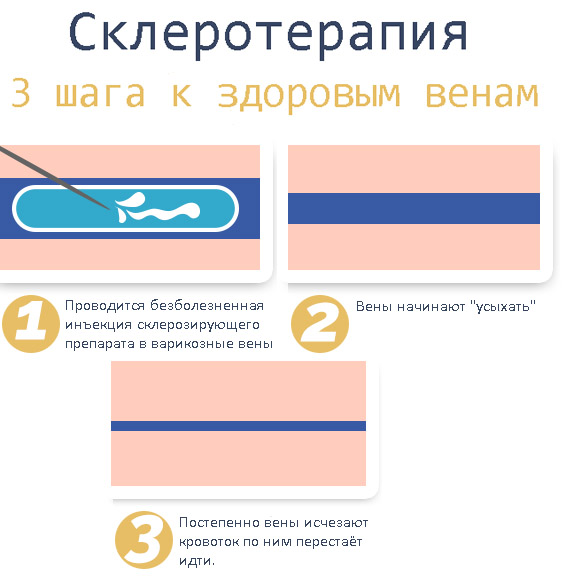
- склерозирование (используя аппараты УЗ-исследования, специалист вводит в воспаленный сосуд особые склеивающие вещества с целью спаивания его стенок).
Радикальная хирургия основывается на проведении кроссэктомии (выделении и перевязке всех приустьевых притоков крупного кровеносного ствола) или короткого/длинного стриппинга (удалении не всего сосуда, а только его пораженного участка).
Если тромбофлебит был распознан на ранней стадии, то своевременное и адекватное лечение приводит страдающего к полному выздоровлению. В запущенных случаях грамотная терапия помогает избежать тромбоэмболию легочной артерии и сократить риск летального исхода в 5-10 раз.
Что включает в себя профилактика?
1. отказаться от пагубных для здоровья привычек;
2. контролировать собственный вес, а при его излишках заняться похудением;
3. избегать гиподинамии;
4. поддерживать эмоциональную стабильность;
5. не допускать превышения нагрузок на ноги;
6. при подозрении на патологию (обнаружении у себя хоть одного симптома) незамедлительно обращаться за консультацией к доктору, который в случае подтверждения диагноза распишет схему соответствующего лечения.
К профилактическим мерам относятся:
- диетотерапия;
- комплекс специальных упражнений для нижних конечностей;
- прием (по назначению врача) лекарственных средств, способных разжижать кровь;
- посещение санаториев и пребывание на курортах, расположенных в пределах той климатической зоны, в которой излечившийся постоянно проживает.
В отличие от последних 2-х пунктов, не нуждающихся в разъяснении, первые два требуют заострения внимания и полного раскрытия информации, ведь многим может показаться отсутствие связи между этими мероприятиями и профилактикой тромбофлебита. А это довольно ошибочное мнение.
Говоря о диетотерапии, важно не пренебрегать такими правилами:
- рацион должен больше включать растительные компоненты и одновременно быть сбалансированным по белкам, жирам и углеводам;
- из меню следует полностью исключить продукты семейства бобовых, жирные сорта рыбы, мяса птиц и животных, бананы;
- питье должно быть обильным.
Физкультура также полезна и в момент лечения воспалительного процесса (но при условии завершения острого периода и отсутствия обострения), и в качестве профилактики рецидивов тромбофлебита глубоких вен нижних конечностей. Пациентам рекомендуется выполнять следующие гимнастические упражнения:
1. Рыбка – максимально расслабив тело, нужно «вибрировать» им, как бы напоминая движения рыб в воде.
2. Ножницы – из положения лежа поднять вверх ноги и далее начинать раздвигать-сдвигать их.
3. Подъемы – встав на ноги, приподняться на носочки, а затем плавно опуститься на пятки.
4. Круговые движения – делаются исключительно в лежачей позе стопами: сначала «крутится» ступня одной конечности в левую, правую сторону, следом другой.